|
|
Burn
out des médecins
(Dr Jean-Michel
Thurin /Paru dans le Bulletin du Conseil Départemental de l’Ordre
des Médecins de la ville de Paris, Mars 2003 – N° 86 –
)
Le B.O.S. «Burn Out Syndrome» des anglo-saxons, le «Kaloshi»
(mort par la fatigue au travail) au Japon, est le syndrome d’épuisement
professionnel pouvant conduire au suicide.
Les professions à fortes sollicitations mentales, émotionnelles et affectives
sont les plus exposées. Plusieurs composantes ont été identifiées :
– l’organisation du travail ;
– une personnalité investie dans la relation;
– l’idéal professionnel.
Au XIVe siècle le stress signifie l’épreuve, l’affliction.
Il s’élargit aux notions d’efforts, de contraintes, d’attaque,
d’invasion, tout terme qui précise bien ce que ressent une victime
du B.O.S., envahie, agressée, «consumée » par le travail.
En 1768, le Dr Tissot (1) décrivait les méfaits de l’acharnement
au travail sur la santé. Précurseur d’une psychopathologie du travail,
il proposait une approche hygiéniste et préventive. Selye en 1936 (2),
et Canon (3) en 1942 définissent la physiopathologie du stress. En 1959,
Claude Veil (4) psychiatre développe le concept d’épuisement professionnel.
Dans les années 70, un psychanalyste américain, Herbert J. Freudenberger
(5) nomme « Burn-Out Syndrome » l’état d’épuisement qui atteint
des soignants très investis dans une relation difficile auprès des toxicomanes,
dans les toutes nouvelles « Free Clinics ».
L’épuisement provient d’un stress permanent et prolongé lié
aux impératifs d’ajustements à des contraintes lourdes, aux difficultés
organisationnelles et/ou à l’adaptation à de nouvelles procédures
thérapeutiques.
Pour le Dr Pierre Canoui (6 et 7) « Le syndrome d’épuisement professionnel
des soignants est d’abord une pathologie de la relation...
(qui) pose le problème éthique de la relation d’aide... Quelle distance
établir pour apporter l’aide tout en étant respectueux de la personne
et ne pas se consumer soi-même ? » Ainsi que le souligne le Pr Jean Bernard
« ... la médecine n’est pas seulement la biologie moléculaire, c’est
l’amour de son prochain ». Mauranges considère ce syndrome à
la confluence de la psychopathologie, du social et du professionnel(8).
Depuis peu, des médecins s’interrogent sur les effets
de leur métier sur leur santé.
Nombre d’articles font état du mal-être profond des médecins
: des médecins «au bord de l’épuisement », « n’ont plus le moral
», «malades du stress», du «spleen» ou encore la «grande détresse» des
hospitaliers. Des études très récentes et encore trop rares ainsi que
les chiffres de la CARMF confirment cette souffrance.
Une enquête sur le moral des médecins et la démotivation(9) indique que
«47 % d’entre eux sont prêts à changer d’activité. En cas
de cessation d’activité, 4% s’orienteraient vers une activité
médicale salariée, 25% changeraient de profession, 23 % choisiraient la
retraite anticipée. Les motifs de cette profonde dépression sont connus:
une surcharge de travail. »
Les diverses statistiques sont concordantes: les médecins sont deux fois
plus déprimés que la population générale (10 à 15 % selon des études)
soit près d’un médecin sur trois est touché par la dépression.
Le Conseil de l’Ordre du Vaucluse(10) est soucieux du nombre
de décès prématurés dans leur département : 11 suicides sur 21
décès de confrères en activité. Sensibilisé, le Conseil National de l’Ordre
lance une enquête sur les causes de décès des médecins auprès des Conseils
départementaux.
Selon la thèse du Dr Gleizes, avec le Dr Ariane Ravazet(9), le
stress, proportionnel à la charge de travail, frappe pratiquement
un médecin sur deux. Comme cause de leur stress, les médecins indiquent
le poids financier 82 % les contraintes administratives 70 %, la paperasse,
le téléphone 62,8 % et la perturbation de la vie privée (56,5 %); pour
presque 50 % l’encadrement et les conditions d’exercice.
Cette étude met l’accent sur l’organisation de la pratique.
L’organisation matérielle est une préoccupation au premier plan,
l’implication personnelle et professionnelle dans le stress apparaissant
au second plan. Serait-il plus aisé de parler de l’organisation que
de soi ? Il semble que, porté par un fantasme d’invulnérabilité,
le médecin dénie sa fatigue et refuse l’idée même de maladie.
Toutes ces données demanderaient à être croisées avec celles du Burn Out Syndrome qui intrique un composite de démotivation, stress, somatisations, dépression et dont les causes sont complexes. ¶
Des représentations sociales paradoxales le plongent
dans un univers discordant voire surréaliste. En peu d’années, le
médecin a traversé trois révolutions. Après le temps des malades, puis
des patients, vient celui des usagers de droit, parfois loin des usages
de respect. Entre les nouveaux variants des usagers, les encadrements
législatifs divers et les RMO, le médecin ne se sent plus tout à fait
libre et maître de son exercice.
Le contrat qui lie le médecin à son patient est le soin. Cet engagement,
tacitement basé sur une confiance mutuelle, est subrepticement mis en
question notamment par le devoir de preuve d’information et de transmission
des dossiers médicaux. Ces nouvelles obligations légales mettent en cause
les modes de communication habituels et alourdissent la relation.
Les situations régressives, induites par la peur de la maladie
et la souffrance, compliquent les rapports. Tour à tour sollicitée sur
différents registres affectifs, la relation est aspirée par une dépendance
maternelle, un assujettissement paternaliste, un copinage fraternisant,
ou un rejet agressif. Cette oscillation demande une adaptabilité à chaque
situation et un ajustement de sa personnalité au fil des rencontres et
des situations. Il est délicat d’établir et de tenir un lien qui
ne devienne, ni pour le patient ni pour le médecin, une entrave. Trouver
en permanence la distance émotionnelle « suffisamment bonne » est un art
fatigant.
Désenchanté: le médecin se sent de plus en plus souvent traité
comme un livreur de pizzas au supermarché de la médecine. L’écart
se creuse entre ses aspirations, une certaine routine et des attentes
paradoxales où le médecin se trouve investi d’une toute puissance
magique de devin, renforcée par la médecine de prédiction et les biotechnologies
médiatisées avec éclat.
Désemparé: les études de médecine ne l’ont pas préparé au
tête-à-tête de la souffrance, la maladie et la mort. Elles n’enseignent
pas plus la nécessité de compétences d’administrateur et de gestionnaire.
Les médecins n’ont pas pour vocation de gérer la paperasserie, mais
de soigner. Le premier signe de désorganisation se repère dans l’accumulation
des papiers et des problèmes matériels.
Une faillite narcissique : le désinvestissement de soi au travers
d’une mise en danger financière du cabinet signe un malaise très
grave: couvertures sociales, CARMF, impôts partent à vau-l’eau. Lâcher
ses obligations concrètes est le moyen assuré de perdre toute protection.
Cette prise de risque exprime un sentiment sous-jacent de dévalorisation
et d’indignité.
Isolement et Acharnement professionnel. Harassé et « cuit », il
se cuite ternissant ainsi l’image de soi et renforçant son isolement
et sa solitude. Pour faire face, il s’anesthésie dans un surcroît
travail et verse ainsi la goutte qui fait déborder le couple. À la mise
en danger financière s’ajoute la mise en péril physique, familial
et professionnel.
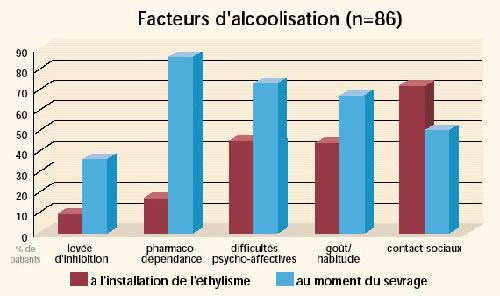
Alcool, automédication : d’autres anesthésiants. Selon une
étude dans la population générale sur les facteurs de l’alcoolisation,
70 % des patients expriment la difficulté des contacts sociaux, 40 % souffrent
de perturbations psycho-affectives et 40 % s’alcoolise par habitude.
Les médecins vivent au quotidien des tensions relationnelles et des affects
à gérer. L’alcool aide à porter le « souci de l’autre »,
à étouffer la violence émotive et affective.
L’abnégation dangereuse : l’abnégation
et l’altruisme, un sur-moi fort conduisent les médecins à se dépasser,
à s’effacer. Ils résistent à la fatigue, à la maladie et à l’épuisement.
Une personnalité indépendante, par nature, par habitude et par
obligation: sans droit à l’erreur, le médecin reste dans une relation
duelle. Il est « pénalisé » par une conscience professionnelle poussée.
Ce perfectionnisme se conjugue avec le désir d’être apprécié à hauteur
de ses compétences et de son dévouement. Habitué à prendre, généralement,
des décisions seul, il a des difficultés à déléguer. Il est confronté
à des situations anxiogènes génératrices de tensions intellectuelles et
relationnelles importantes.
Le principal ennemi du médecin est lui-même. Par indifférence ou
mépris de sa souffrance, il se met en danger. Dédaignant les signaux d’alarme,
niant la fatigue et la pénibilité de sa pratique, il refuse l’accablement,
il s’interdit toute plainte. Ne s’avouant ni vaincu, ni malade,
muet et sourd à lui-même il ne demande ni aide, ni soins. Pudeur, obstination,
culpabilité, il ne peut et ne veut pas trahir son image.
Un rapport de recherche pour l’Union professionnelle
des médecins libéraux de Bourgogne indique : «Si les médecins débutent
avec des identités tournées vers leurs pratiques professionnelles, on
observe ensuite un changement drastique au profit des identités tournées
sur soi. Sans doute ce changement est-il lié aux désillusions que traverse
la profession» (11). Dans son analyse, Mr Truchot identifie la surcharge
de travail, le changement des mentalités de patients, l’isolement
des médecins.
Une vision idéalisée et idéaliste : le respect social assure un
statut gratifiant sur le plan intellectuel et affectif permettant de supporter
les effets parfois pervers du dévouement. A contrario, une image abîmée
peut engendrer « une maladie de l’âme en deuil de son idéal ». (Freundenberger)
Une modification des conditions d’exercice : La dévalorisation
de l’acte médical et par là même, la non reconnaissance du médecin
est une blessure d’estime. La polysémie des symptômes associée au
désintérêt du médecin sur lui-même ne facilite pas le diagnostic.
° somatiques : fatigue permanente, céphalées, troubles gastro-intestinaux
etc.
° psychiques : l’épuisement mental avec anxiété, stress, dépression,
baisse de l’estime de soi, le sentiment de ne pas pouvoir assurer...
° perturbations cognitives : troubles de l’attention, de la mémoire,
de la vigilance
° comportementaux : irritabilité, exaspération, défaillance du contrôle
de soi, labilité émotionnelle, hypersensibilité
° perte d’une « libido professionnelle » : désintérêt, démotivation
sont parfois compensés par une hyperactivité, un hyperinvestissement de
lutte et de déni.
Les facultés d’ajustement et d’adaptation dépassées
impliquent la mise en place d’attitudes négatives : refus, pessimisme,
rigidité, intolérance, ou toute puissance.
La perturbation relationnelle se traduit par des attitudes standardisées
ou cyniques, une défiance, des rapports impersonnels, déshumanisés, mécaniques.
Le médecin a des difficultés à accepter ces symptômes et à se reconnaître
dans ces comportements contradictoires.
Le berger ne cherche pas à devenir chèvre, comme si, par une mise à distance
magique de la maladie, être côté médecin évitait de verser côté malade.
Beaucoup parlent d’un changement professionnel, un rêve qui soulage
d’un quotidien pénible, mais se taisent sur leur souffrance. Cette
réticence est également liée à la difficulté d’une prise en charge
discrète surtout dans les petites villes.
° La vigilance aux signes d’alarme physiques
et psychologiques, aux actes manqués : oublis répétés, accidents divers,
compensatrice hyperactivité. Ne pas attendre l’écrasement pour en
parler
° Une triade symptomatique : fatigue + démotivation + difficultés
matérielles paraissant ingérables = avis médical
° Apprendre à déléguer les problèmes matériels et à filtrer les
réponses téléphoniques
° Savoir s’évader et élargir ses centres d’intérêts
° Rompre l’isolement : FMC qui permettent d’échanger
en conviviale confraternité, vacation au sein d’une équipe médicale,
groupe de paroles types balint...
La maladie de l’idéal et de la relation provoque une sournoise hémorragie d’estime. L’usure professionnelle soulève de vrais problèmes de recherche et d’évaluation, de prise en charge et de prévention. De la santé des médecins dépend aussi celle des patients. L’Ordre, déjà présent pour l’entraide juridique et financière n’aurait-il pas à envisager des solutions de soutien grâce à une entraide psychologique confidentielle et confraternelle ? .
1. Tissot : « de la santé des gens de lettres
» aleXitère/Valegues/12430 Ayssènes, 1991.
2. Selye, H – A syndrom produced by divers noucuous agents. Nature
-1936, Vol 138, n°2.
3. Cannon, W.B. – Woodoo death. – American anthropologist,
1942, Vol 44.
4. Veil, Claude – Les états d’épuisement. – Concours
médical, 1959, p. 2675-2681.
5. Freunberger, H.J. – Staff burn out. Journal of social issue, 1970,
30 (1), 159-165.
6. Canoui, Pierre, Mauranges, Aline – Le syndrome d’épuisement
professionnel des soignants : de l’analyse du burn out aux réponses.
– Paris : Masson, 1998.
7. Canoui, Pierre – Le syndrome d’épuisement professionnel des
soignants (SEPS) ou Burn out syndrome. le Carnet Psy, juin 1998.
8. INFO ordinales janvier/février 2003 «les médecins se suicideraient-ils
plus que d’autres?» Dr Yves Leopold conseil de l’ordre du Vaucluse.
9. Impact-Médecine n° 20 16 Dec 2002 «Les médecins malades du stress»
Frederika Van Ingen «Evaluation du stress perçu chez le médecin généraliste
et recherche de ses causes, en Haute Garonne et à Paris» Thèse de
Médecine Dr Gleizes.
10. Quotidien du médecin, «Près d’un médecin sur deux est victime
d’épuisement émotionnel » Bruno Keller 23-Jan-2002.
11. Le concours médical, 16 mars 2002 « Médecins au bord de l’épuisement
» Anne Bergogne.
12. Dejours, C. – Travail ; usure mentale : de la psychopathologie
à la psychodynamique du travail. Paris : Bayard, 1993.
13. Dejours, travail : Usure mentale. p 33 à 58 ; Le Journal des Psychologues
pages 28 à 31.
14. Maslach, C, Jackson, SE – Maslach Burn Out Inventory.
Consulting press Palo Alto, 1996.